Die Welt wieder begreifbar machen
Bei der Entwicklung von Prothesen kommt der bionische Gedanke in seiner ureigensten Form zur Geltung, dienen doch die menschlichen Gliedmaßen nicht nur als Inspiration für ihr technisches Pendant, sondern als fast unerreichbares Ideal.

Ähnlich wie in Architektur, Materialforschung oder Robotik muss auch in Medizin und Medizintechnik nicht immer “Bionik” draufstehen, wo die Natur für technische Lösungen nachgeahmt wurde. “In Medizintechnikerkreisen kommt der Begriff sehr selten vor. Bionik ist hier eher ein Markting- und Medienbegriff”, sagt etwa Johannes Martinek, der an der Fachhochschule (FH) Technikum Wien die Studiengänge Biomedical Engineering sowie Gesundheits- und Rehabilitationstechnik leitet.
In der Medizintechnik liege der Forschungsfokus dabei vor allem auf der Technik-Mensch-Schnittstelle, und hier speziell auf Hightech-Prothesen. Man dürfe in diesem Kontext aber auch nicht auf Cochlea-Implantate, künstliche Bauchspeicheldrüsen und sonstige Technologien vergessen, die menschlichen Körperteilen oder -funktionen nachempfunden sind (siehe auch “Biologische Klebstoffe als Vorlage für umweltfreundliche Superkleber”), so Martinek.
Professor für „Bionische Rekonstruktion“
Zweifelsfrei “bionisch” ist die Arbeit des Chirurgen Oskar Aszmann, hat er doch erst im Herbst 2020 die Professur für “Bionische Rekonstruktion” an der Medizinischen Universität Wien übernommen. Der renommierte Experte leitet dort das klinische Labor für Wiederherstellung von Extremitätenfunktionen.

Steckbrief Oskar Aszmann
Nach einem Ausflug in die Grundlagen der Biologie und Philosophie studierte Oskar Aszmann Humanmedizin in Wien und wurde 2004 zum Professor für Plastische und Rekonstruktive Chirurgie an der Medizinischen Universität Wien mit besonderer Berücksichtigung der Nerven- und Extremitätenrekonstruktion berufen. Seitdem leitete er die Spezialambulanz für Nervenrekonstruktion, von 2012 bis 2019 das Christian Doppler Labor für Wiederherstellung von Extremitätenfunktionen an der MedUni, und eröffnete im Juni 2019 das klinische Labor für Bionische Extremitätenrekonstruktion.
Internationale Bekanntheit erlangte Aszmann, als er 2011 dem jungen Elektriker Patrick Mayrhofer, der sich bei einem Stromunfall schwere Verletzungen zugezogen hatte, die weltweit erste bionische Hand verpflanzte. Seither entwickelten er und sein Team die Technik sukzessive weiter. 2015 waren drei österreichische Patienten die ersten Personen überhaupt, die nach schwersten Nervenverletzungen eine gedankengesteuerte Handprothese erhielten (Publikation in “The Lancet”: http://go.apa.at/ePfOgD9V).
2019 erhielt Aszmann gemeinsam mit zwei Kollegen für das Kooperationsprojekt „Natural BionicS“ einen mit zehn Mio. Euro dotierten „Synergy Grant“ des Europäischen Forschungsrats (ERC). Ziel des Projekts ist es, Patienten, die eine ihrer Extremitäten verloren haben, mit einem neuen Konzept zu behandeln. Sie sollen ihre Prothese als natürlichen Teil des Körpers empfinden. Dafür sollen Nervensignale zur Steuerung einer weichen Prothese nach dem „Soft Robotics“-Prinzip herangezogen werden und eine natürliche, intuitive Interaktion mit der Umwelt ermöglichen.
2020 gelang Aszmann und Team in Kooperation mit dem Massachusetts Institute of Technology (USA) und der Universität Göteborg (Schweden) die Entwicklung der weltweit ersten voll integrierten bionischen Arm-Prothese, die sofort – nach dem Motto „Plug and Play“ – einsetzbar ist.
Mit Hilfe der Hightech-Prothesen, die Aszmann gemeinsam mit dem deutschen Orthopädietechnik-Unternehmen Ottobock entwickelt, können Unfallopfer und Schlaganfallpatienten wieder greifen, Gegenstände halten und tragen. „Den Patienten so vorbereiten, dass er mit einer modernern technologischen Anlage bestmöglich kommunizieren kann”, erklärte der Experte im Gespräch mit APA-Science seine Definition einer bionischen Hand.
Myoelektrische Hand- bzw. Armprothesen, die über Muskelimpulse gesteuert werden, gibt es seit Jahrzehnten. Die Sensoren zur Steuerung liegen dabei normalerweise auf der Haut auf, dadurch können Schweiß und Bewegung die Funktion beeinträchtigen. Bei gedankengesteuerten bionischen Prothesen dagegen werden Nerven für die Steuerung der Prothese chirurgisch umgeleitet. “Der große Innovationsschub gründet sich darauf, dass wir Nerven verlegen und Signalebenen schaffen können, die einem Patienten, der zum Beispiel einen ganzen Arm oder auf Oberarmhöhe verloren hat, eine Spielwiese eröffnet, die es vor zehn oder 15 Jahren nicht gegeben hat”, so Aszmann, und präzisiert: “Wir versuchen die Biosignale auf dieser Ebene noch in größerem Detail entschlüsseln zu können, um eine deutlich bessere Handhabung eines mechatronischen Endgerätes zu ermöglichen.”
Will ein Mensch eine Hand oder einen Fuß bewegen, entsteht zunächst in der Großhirnrinde ein grobes Muster der auszuführenden Bewegung. Dieses extrem schnell getaktete Reflexmuster wird bis zur Umsetzung in der Gliedmaße immer weiter ausdefiniert und ausdekliniert, so der Experte: “Diese Ausdefinierung hat damit zu tun, dass wir als höchstes Prinzip nicht aus dem Gleichgewicht kommen dürfen, weil sonst würden wir bei jeder Bewegung auf die Nase fallen.” Damit das nicht passiert, werden ständig Daten mit einer hohen Frequenz zwischen Gehirn und Gliedmaße ausgetauscht bzw. „upgedatet“.
Sensomotorische Schnittstellen
Beim Verlust eines Arms gehe es darum, eine sensomotorische Schnittstelle im Stumpf zu installieren, die die Hand darstellt. “Das ist dann mehr oder weniger das Nachbilden dessen, was wir biologisch vorfinden, also im engsten Sinn des Wortes ein bionisches Konzept – das Nachbauen von biologischen Phänomenen.” Die Schnittstelle im Stumpf muss dabei so organisiert sein, kleinste Nervensignale im Bereich von Nanovolt ablesen zu können.
Ähnlich wie der US-Biophysiker Hugh Herr vom Massachusetts Institute of Technology (MIT) verfolgt das Team um Aszmann den Ansatz, sowohl für sensible als auch motorische Reize eine Oberfläche zu bieten, die für die mechatronische Steuerung genutzt werden kann. “Der große Knackpunkt ist letztlich, dass wir diese Signale nicht in ausreichend klarer Form von der Oberfläche abhören können, sondern da müssen wir tatsächlich dort hingehen wo das Signal entsteht – und das ist natürlich im Muskel selbst. Das ist ein wesentlicher Punkt unserer Forschungsarbeit – und dass wir an implantierbarer Technologie dran sind und ein High-Fidelity-Signal drahtlos aus dem Körper in die Maschine hineinzubekommen.” Denkt man dieses Konzept der drahtlosen Steuerung weiter, könnte man künftig für die Steuerung von Geräten auch auf die Hand verzichten, ist sich Aszmann sicher: “Das kann zum Beispiel heißen, dass jemand der im Rollstuhl sitzt, mittels Biosignalen – ohne dass er eine Hand hat – etwa ein Auto steuern kann. Oder wenn ein Mensch mit seinem Smartphone kommunizieren kann, ohne seine Hand, aber über welche Schnittstelle auch immer, dann ist dem natürlich immens geholfen.“
Bei allen Möglichkeiten, die bionische Gliedmaßen bereits bieten oder noch bieten werden, gibt es auch Grenzen. Ob Klavier spielen, einen Baum fällen oder eine Fliege auf der Fingerspitze wahrnehmen: die menschliche Hand ist in der Bandbreite ihrer Fähigkeiten unübertroffen. Und doch sei der Grad des Embodiments, also gewissermaßen die Integration der Prothese in das eigene Körperbild, bei bionischen Händen sehr hoch, versichert Aszmann. Das sei auch ein Ziel hinter dem “Plug and Play”-Prinzip via Drehverschluss, das er mit seinem Team entwickelt hat: “Entscheidend für das Embodiment ist, dass wir die modernen Prothesen direkt am Skelettsystem anbinden. Das heißt, dass wir zum Beispiel ein Titanimplantat direkt in den großen Knochenraum einbringen und dann die Prothese mittels eines Bajonettverschlusses dort anstecken.”
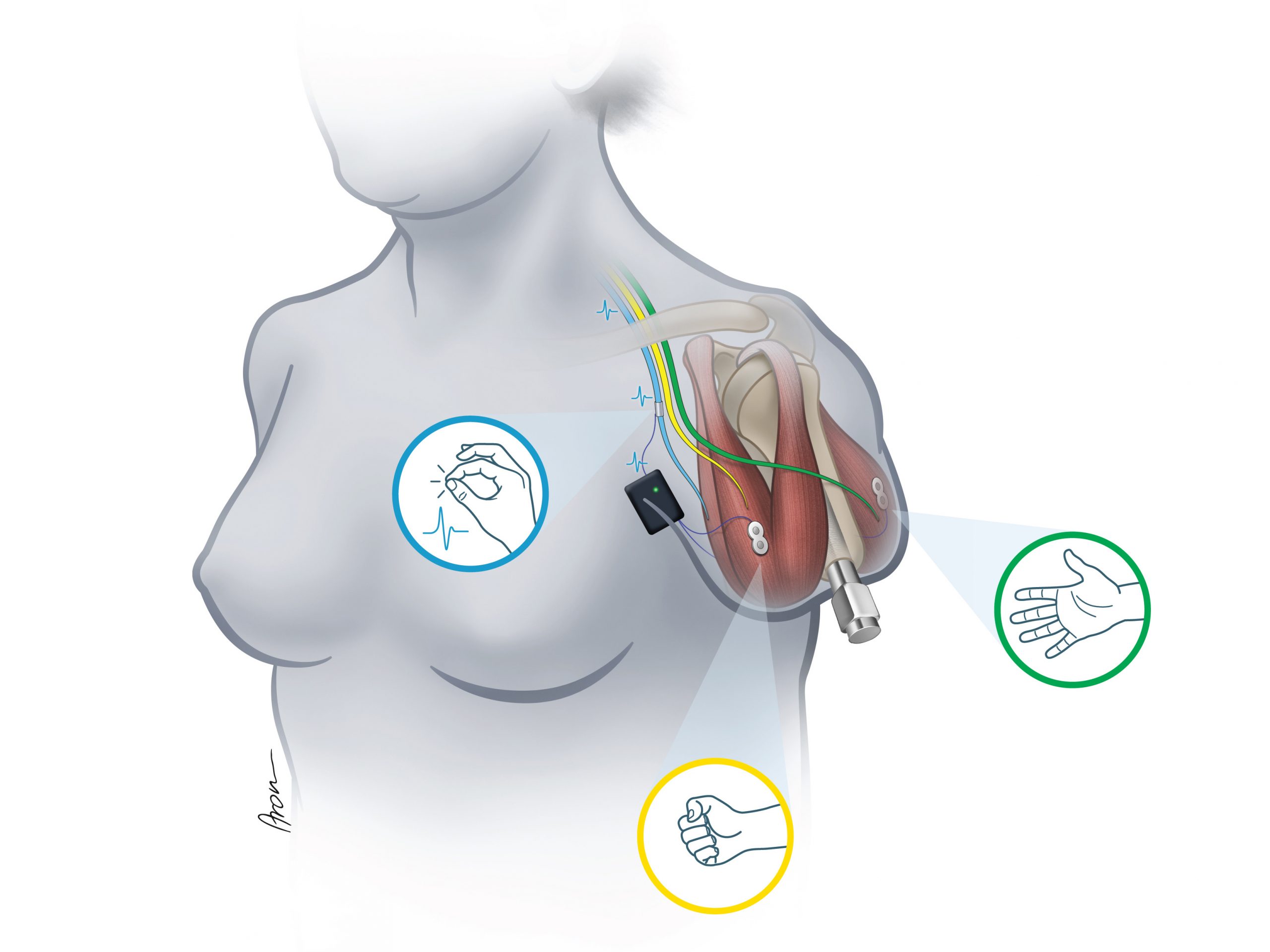
“Plug and Play” mit geschlossenem Regelkreis
Vorteil und die Weltneuheit dieses Systems sei es, dass alle Komponenten direkt am amputierten Körperteil mit einem geschlossenen Regelkreis implantiert werden. Die Informationen laufen also in die Prothese und von dort wieder zurück ins Gehirn. Anlässlich der Premiere des Systems im April 2020 sagte Aszmann: „Die Signalübertragung von der Prothese in den Stumpf und über besondere Nervenschnittstellen weiter zum Hirn des Betroffenen ist so detailliert, dass der Patient zum Beispiel einzelne Finger der Prothese in Echtzeit wahrnehmen kann.“
Dafür werden Sensoren, welche in einer Prothese von Ottobock mit diesbezüglichem großen Forschungs- und Produktionsstandort in Wien integriert sind, direkt mit den entsprechenden Nervenbahnen gekoppelt, sodass ein bedienerfreundliches „Plug and Play“ System geschaffen wurde, sagte Aszmann. Bei bisherigen bionischen Rekonstruktionen ist teilweise wochen- oder monatelange Training nötig, um eine Prothese richtig einsetzen zu können. Vor dem Einsatz der Prothese bedarf es eines rund sechs- bis achtstündigen chirurgischen Eingriffs. Dabei wird ein Titanimplantat in den Knochen am Oberarm eingesetzt, im selben Eingriff werden die Nerven so „verkabelt“, dass die Signale sozusagen direkt in der Prothese ankommen und von dort wieder rückgeleitet werden. Die Batterie steckt direkt in der Prothese, die am Abend einfach abgenommen und aufgeladen werden kann.
Künstliche Intelligenz
Damit die Bewegungen, an die der Mensch denkt, frühzeitig erkannt und umgesetzt werden, kommt bei den Ottobock-Prothesen Künstliche Intelligenz (KI) ins Spiel: “Das heißt, Sie denken an eine Faust und es wird ein geometrisches Muster erstellt. Der für die Bewegung hinterlegte Algorithmus erkennt das und schickt das Signal automatisch an die Prothese.” Das erlaube eine große Palette an Steuerungsmöglichkeiten, wenn auch nicht unbegrenzt. “Der Nachteil ist auch ganz klar, dass die KI interpretiert und Ihnen Sachen aus der Hand nimmt, die Sie vielleicht in letzter Konsequenz gar nicht wollen. Das ist ja das große Problem bei jeder Art von KI, dass das Ganze nur dann Sinn macht, wenn der Erkennalgorithmus zu fast 100 Prozent – ganz 100 Prozent wird es nie geben – das ermöglicht”, sagt Aszmann.
Wohin die Reise geht
Auch nach langen Jahren als rekonstruktiver Chirurg und Mitentwickler von modernsten Hightech-Prothesen hat der Experte das Staunen über den menschlichen Körper nicht verlernt. “Die Art und Weise, wie unser neuromuskuläres System lernt, verarbeitet und rigoros funktioniert, und das über lange Strecken, ist erstaunlich. Neuromuskuläres Lernen – und da habe ich lange gebraucht, bis ich das verstanden habe – ist eigentlich ein sensorisches Phänomen. In letzter Konsequenz ist es der Muskel, der etwas bewegt.”
Das biologische System hat dem künstlichen vor allem beim Zeitfaktor einiges voraus, etwa bis eine Tastempfindung an das Gehirn gemeldet wird. Nimmt ein Mensch ein Glas in die Hand, dauert die Rückmeldung von den Fingerspitzen ans Gehirn 30 bis 50 Millisekunden, bei der mechatronischen Variante vergehen im Schnitt 300 Millisekunden. “Tatsächlich wird das subjektiv als eine alte Information gewertet. Auch wenn 300 Millisekunden wahnsinnig rasch vergehen, ist es biologisch einfach um eine Null zu lang. Das ist etwas, woran wir arbeiten.”
Einer der Schlüsse, die Aszmann aus dieser Tatsache gezogen hat, ist, dass die sensorische Rückmeldung innerhalb eines biologischen Regelkreises bleiben muss, weil der Umweg über technische Systeme zu lange dauert. Genau diese Problematik ist auch der Kernpunkt des ERC-Projektes, an dem Aszmann gemeinsam mit Kollegen des Instituts für Technologie in Genua (Italien) und des Imperial College London (Großbritannien) beteiligt ist. Während es noch zu früh sei, ins Detail zu gehen, sei es prinzipiell so, “dass wir versuchen, den Weg nach außen gar nicht zu gehen, sondern dass die Propriozeption, also die Eigenwahrnehmung, innerhalb des biologischen Systems abgewickelt wird”.
Von der komplizierten Technologie und der enormen Entwicklungsarbeit dahinter sollen Patientinnen und Patienten am Ende aber so wenig wie möglich mitbekommen: “Wir wollen nichts kompliziert machen, sondern nur so einfach, dass der Patient damit zurechtkommt.”
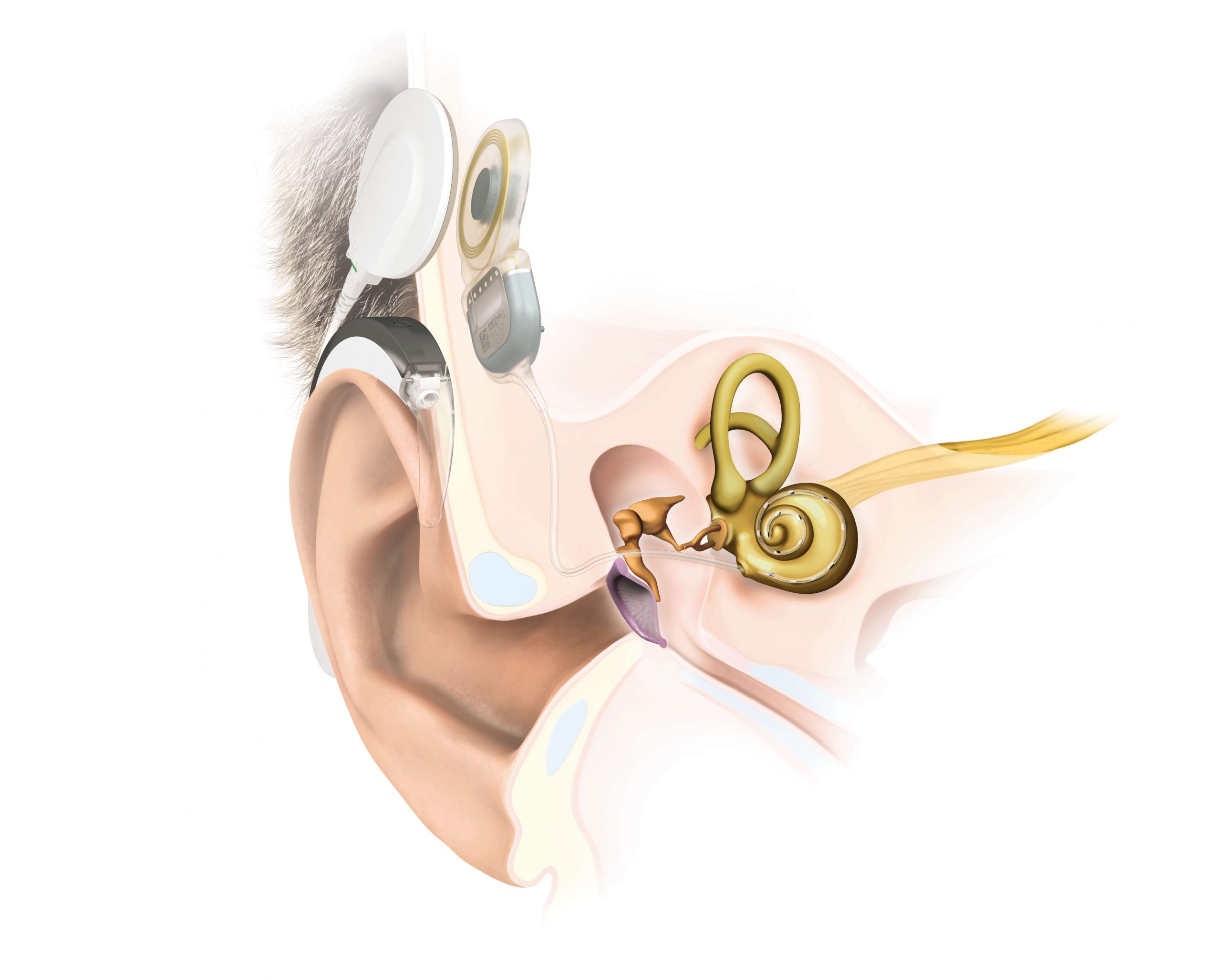
Bionik für das Gehör...
Ingeborg Hochmair-Desoyer von der Technischen Universität Wien und Erwin Hochmair von der Universität Innsbruck haben ein mikroelektronisches Mehrkanal-Cochlea-Implantat (CI) entwickelt, das erstmals 1977 einem Patienten in Wien eingesetzt und seither ständig weiterentwickelt wurde. Das 1990 von ihnen gegründete Unternehmen MED-EL in Innsbruck hat sich seither zu einem international führenden Anbieter von Hörimplantatsystemen entwickelt. Laut dem Unternehmen stellen CI zurzeit noch den Standard zur Wiederherstellung des Hörvermögens bei schwerer bis hochgradiger Innenohrschwerhörigkeit dar. Dabei wird der geschädigte Teil des menschlichen Hörapparats umgangen, indem die Schallinformationen in Form von elektrischen Impulsen direkt an den Hörnerv gesendet werden. Künftig sollen vollständig implantierbare Cochlea-Implantate (Totally Implantable Cochlear Implant – kurz TICI) neue Standards auf dem Gebiet der Hörlösungen setzen. Das TICI integriere alle internen und externen Komponenten eines Cochlea-Implantats – einschließlich Audioprozessor, Mikrofon und Akku – in ein System und wird unsichtbar unter die Haut eingesetzt.
...und gegen Phantomschmerz
Menschen, denen ein Bein amputiert wurde, leiden häufig unter Phantomschmerzen. Das vom Skisprungtrainer Toni Innauer mitgegründete Medizintechnikunternehmen Saphenus hat ein bionisches Feedbacksystem entwickelt, das den Phantomschmerz reduziert, wenn nicht gar eliminiert, berichtete vor kurzem die Forschungsförderungsgesellschaft (FFG) in einer Aussendung.
Phantomschmerzen entstehen, wenn das Gehirn versucht, sensorische Informationen von einer nicht mehr vorhandenem Gliedmaße abzurufen. Weil eben keine Informationen zurückkommen, verstärkt das Gehirn die Sensitivität. Gegen diese Schmerzen helfen oft nur starke Medikamente wie Opiate. Das von Saphenus entwickelte Bionic Feedback System (BFS) stellt dem Gehirn eben jene Informationen zur Verfügung, nach denen es sucht. Damit wird nicht nur der Phantomschmerz gelindert, es erhöht sich dadurch auch die Qualität beim Gehen und Stehen mit Prothesen.

